Операции при туннельном синдроме в Израиле

Термин «туннельный синдром» сегодня применяется к группе патологий, при которых происходит компрессия периферических нервов воспаленными окружающими тканями. Самой распространенной разновидностью данного синдрома является карпальный туннельный синдром (иначе говоря, синдром запястного канала), обусловленный сдавливанием срединного нерва костями и сухожилиями мышц запястья, а также поперечной кистевой связкой. В настоящее время именно хирургические операции при туннельном синдроме считаются самым эффективным способом устранения проблемы.
С этим заболеванием сталкивались от 1,5 до 3 % жителей Земли. Кстати, примерно половина всех лиц, страдающих карпальным синдромом, являются активными пользователями компьютера. Врачи израильского центра «Рамат-Авив» готовы провести диагностику и лечение любых патологий, сопровождающихся развитием туннельного синдрома.
Показания к хирургическому лечению карпального синдрома
Специалисты клиник Израиля назначают операцию в тех случаях, когда характерная негативная симптоматика отмечается у пациента на протяжении 6 месяцев или дольше, при этом адекватное консервативное лечение не дает выраженного результата.
Кроме того, показаниями для проведения хирургического лечения туннельного синдрома признаются:
- отсутствие заметного терапевтического эффекта после неоднократного введения стероидных препаратов;
- развитие симптомов, указывающих на нарушение функции нерва (утрата чувствительности в области кисти и пальцев, парез, атрофия мышц);
- отмечаются неоднократные рецидивы патологии;
- карпальный синдром развился на фоне перелома костей запястья со смещением костных отломков.
Врач обязательно проверит, нет ли каких-либо противопоказаний к проведению операции (инфекционных патологий кожи в области хирургического вмешательства, нарушений свертываемости крови и т.д.).
Диагностика проблемы
Перед операцией каждый пациент проходит комплексное медицинское обследование, в том числе:
- осмотр и опрос пациента, в процессе которых врач уточняет характер симптомов и выявляет проблему;
- исследование крови;
- проверка нервной проводимости, то есть изучение способности нервов передавать импульсы;
- магнитно-резонансная томография, которая позволяет визуализировать структуру области запястья;
- ультразвуковое исследование — может применяться в процессе предварительной диагностики патологии, а также для контроля процедуры при инъекциях в область запястного канала;
- электромиография — проверка электрической активности мышц пораженной конечности.
Кроме того, для выявления болезней, способных спровоцировать развитие карпального синдрома, могут быть назначены дополнительные обследования. К таким заболеваниям относятся:
- сахарный диабет — проводятся специфические исследования крови и мочи;
- гипотиреоз — устанавливается уровень гормонов для определения функциональности щитовидной железы, а также выполняется УЗИ данного органа;
- поражение почек (хроническая почечная недостаточность, нефросклероз) — проводятся анализ крови и мочи, биохимическое исследование крови, другие исследования;
- аутоиммунные патологии — выполняются ревмопробы и т.д.
Подготовка к хирургическому вмешательству
Перед операцией необходимо осуществить ряд мероприятий подготовительного и организационного плана:
- пациент должен прекратить прием определенных лекарственных препаратов (некоторые противовоспалительные препараты, антикоагулянты);
- следует продумать поездку в клинику и возвращение к месту проживания после операции, помощь по дому на первых порах после операции;
- пациента предупреждают, что утром перед процедурой нужно принять душ;
- прием пищи возможен не позднее чем вечером перед тем днем, на который назначена операция (после полуночи от приема пищи и воды следует воздержаться).
Как проходит операция при запястном туннельном синдроме?
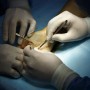
Вмешательство по поводу запястного туннельного синдрома должно проводиться в условиях стационара. С пациентом работает анестезиолог, используется общая или местная анестезия (в последнем случае применяются также седативные средства). В зависимости от используемой техники операция длится от 15 минут до 1 часа.
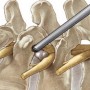
Если операция осуществляется открытым доступом, операционное поле обрабатывается антисептическими средствами, а затем над лучезапястным суставом выполняется разрез длиной порядка 6-8 см (рассекается кожа, подлежащий слой клетчатки, связки). Получив доступ к запястному каналу, хирург проводит декомпрессию нерва, тем самым устраняя причину туннельного синдрома. Затем ткани ушиваются послойно, а прооперированная конечность на некоторое время фиксируется в вертикальном положении. В стационаре пациент остается на 7-10 дней.
Когда операция выполняется с помощью эндоскопа (закрытым способом), на кисти пациента врач производит два прокола — на ладони и на внутренней стороне запястья. Затем в разрез вводятся эндоскоп с видеокамерой и специальные хирургические инструменты. После выполнения лечебных манипуляций разрезы ушиваются, накладывается повязка.
Процесс послеоперационного восстановления контролируется врачом. После того, как перестает действовать анестезия, в области хирургического вмешательства ощущается некоторая боль; в данном случае могут быть назначены те или иные обезболивающие препараты. На прооперированную руку накладывается повязка, для уменьшения отека запястье должно находиться в приподнятом положении. Врач может рекомендовать прикладывать пакеты со льдом.
Во время реабилитации пациент должен регулярно выполнять комплекс специальных упражнений лечебной гимнастики, также назначают массаж и тепловые процедуры. Кроме того, проводится медикаментозная терапия, в том числе витаминами. В нормальной ситуации восстановление функций руки происходит через 4-5 недель, затем пациент может вернуться к обычной жизни и к работе, избегая чрезмерных физических нагрузок.
Эффективность операции при туннельном синдроме и возможные осложнения
Очень высокий профессиональный уровень врачей центра «Рамат-Авив», первоклассное техническое оснащение, применение наиболее эффективных препаратов — все это вместе позволяет нам добиваться превосходных результатов при хирургическом лечении карпального синдрома и существенно снизить вероятность осложнений. Полностью исключить риск негативных последствий невозможно, поэтому назовем наиболее распространенные осложнения:
- инфекции;
- кровотечения;
- отеки;
- гематомы;
- повреждения нервных структур;
- уменьшение подвижности пальцев, онемение, слабость, боли.
Факторы, которые увеличивают вероятность появления серьезных осложнений:
- вредные привычки (алкоголизм, курение);
- сахарный диабет;
- длительный прием стероидных препаратов.
Чаще всего после операций при туннельном синдроме запястья возникает такое осложнение, как гематомы в области вмешательства. Для профилактики данного явления проводится гемостаз, накладывается давящая повязка на прооперированную руку. Для предупреждения инфицирования назначается курс антибиотиков. Чтобы предотвратить образование спаек и рубцов, применяют рассасывающие препараты.
После того, как пациент выписался из клиники, он должен особенно внимательно относиться к своему здоровью и немедленно обращаться к врачу в следующих случаях:
- лихорадка, озноб и другие признаки инфекции;
- кровотечение или другие выделения из послеоперационной раны;
- усиление болей и отечности;
- тошнота и рвота на протяжении двух и более дней;
- покалывание и слабость в руках;
- бледность кожных покровов в области прооперированной кисти;
- одышка, кашель, боль в груди.
Нужно иметь в виду, что хирургическое лечение может не дать эффекта при серьезных необратимых поражениях нервных волокон, поэтому чрезвычайно важно провести диагностику и лечение своевременно. Пожалуйста, не откладывайте обращение к врачу и помните, что лечение заболеваний на ранних стадиях всегда оказывается более эффективным, а также менее продолжительным и дорогим.